Im Rahmen der Qualitätssicherung der Versorgung kommt der Messung der Ergebnisqualität (z. B. Überleben von Krebspatienten) immer größere Bedeutung zu. In bestimmten Gebieten in Niedersachsen ist die Datenlage des EKN für einzelne Diagnosen bereits ausreichend, um erste Auswertungen zu absoluten und relativen Überlebensraten durchzuführen. Dieses gilt z. B. für Brustkrebs im Bezirk Weser-Ems. Entsprechend dem Stufenaufbau des EKN begann die flächendeckende Erfassung von Krebsneuerkrankungen hier im Jahr 2000. Seit 2001 liegt der Erfassungsgrad von Brustkrebsneuerkrankungen im Bezirk Weser-Ems bei über 95% der erwarteten Fälle.
Für den Bezirk Weser-Ems wurden mit dem finnischen Softwareprogramm SURV-4 Überlebenszeitanalysen für 740 In-situ-Karzinome der Brust und 10.299 invasive Mammakarzinome durchgeführt, die in den Diagnosejahren 2001-2006 an das EKN gemeldet wurden. Von diesen verstarben bis Ende 2006 1.476 Frauen.
Die relative 5-Jahres-Überlebensrate für invasiven Brustkrebs beträgt im Bezirk Weser-Ems 84% (Saarland: 81%, Bremen: 87%, Finnland: 89%). Frauen im Alter von 50 – 59 Jahren zeigen mit über 87% die höchste relative 5-Jahres-Überlebensrate.
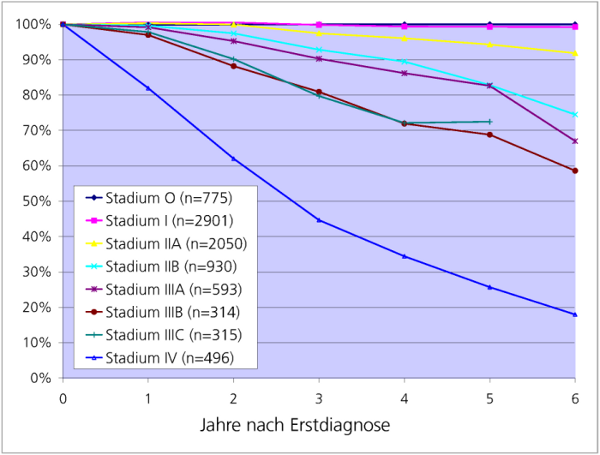
Die relativen 5-Jahres-Überlebensraten, differenziert nach UICC-Stadium (ohne unbekannte Stadien), sind in nachfolgender Abbildung dargestellt. Erwartungsgemäß ist die relative 5-Jahres-Überlebensrate bei Tumoren, die erst im Spätstadium entdeckt wurden (UICC-Stadium IV) mit ca. 26% sehr ungünstig (Tumorregister München: 25%).